In breve: Le frodi rappresentano una minaccia per il settore sanitario, mettendo a repentaglio la sicurezza dei pazienti e il rispetto delle normative. Per contrastare questa sfida, strumenti di rilevamento delle frodi nell'assicurazione sanitaria sono fondamentali. Scopri come il rilevamento avanzato delle frodi tramite intelligenza artificiale nelle richieste di rimborso per i prodotti sanitari e il software di prevenzione delle frodi in ambito sanitario possono eliminare frode, spreco e abuso (FWA) efficacemente in questa guida.
Che cosa si intende per frode assicurativa sanitaria?
La frode assicurativa sanitaria è lo sfruttamento illegale del sistema sanitario attraverso la presentazione di richieste di rimborso mediche false o gonfiate. Ad esempio, include la falsificazione di cartelle cliniche, la fatturazione eccessiva e la falsificazione di richieste di rimborso assicurativo utilizzando identità rubate a scopo di lucro. L'impatto della frode assicurativa è allarmante, con esempi comuni che includono corruzione e furto di identità. Le frodi più comuni commesse dagli assicurati includono:
- Presentazione di richieste di rimborso per farmaci non ricevuti.
- Falsificazione delle informazioni del cliente al momento dell'acquisto di una polizza.
- Esagerare o diagnosticare in modo errato i problemi di salute.
- Corrompere i fornitori di servizi sanitari affinché presentino false dichiarazioni.
- Segnalazione errata di problemi di salute o diagnosi.
- Commettere furto di identità tramite furto di documenti d'identità per accedere a servizi medici.
Per mitigare il peso finanziario, le compagnie assicurative scaricano queste perdite sugli assicurati attraverso premi assicurativi più elevati. Di conseguenza, la fiducia nei confronti delle richieste di risarcimento legittime e dei pazienti che necessitano di assistenza medica viene erosa. Secondo la National Health Care Anti-Fraud Association (NHCAA), le statistiche chiave indicano che le perdite finanziarie derivanti da frodi sanitarie superano i miliardi di dollari ogni anno.
Per affrontare questa sfida, le compagnie assicurative devono utilizzare strumenti efficaci per il rilevamento delle frodi nel settore sanitario. Questi strumenti aiutano a identificare modelli di richieste di rimborso sospette in una fase iniziale del processo, salvaguardando l'integrità finanziaria di pazienti, operatori sanitari e compagnie assicurative. Inoltre, soluzioni all'avanguardia, come l'intelligenza artificiale per il rilevamento delle frodi nelle richieste di rimborso sanitarie, consentono un rilevamento rapido e accurato delle richieste di rimborso false.
Comprendere le soluzioni di rilevamento delle frodi assicurative sanitarie
I sistemi di identificazione delle frodi nelle assicurazioni mediche utilizzano framework Know Your Customer (KYC) e Anti-Money Laundering (AML) per bloccare l'uso di credenziali rubate e documenti manomessi prima che vengano presentate richieste di risarcimento false. Integrando intelligenza artificiale (IA) e metodi di apprendimento automatico, queste soluzioni segnalano modelli sospetti ad alto rischio tramite elaborazione in tempo reale.
Ci vuole un sforzo di squadra concertato per combattere i criminali assicurativi
Un solido programma KYC e AML supporta l'individuazione delle frodi nell'assicurazione sanitaria in modo più efficace, nel rispetto delle normative globali, come la Sesta Direttiva AML dell'UE (AMLD6). Inoltre, un moderno software di prevenzione delle frodi in ambito sanitario supporta ulteriormente la conformità alle leggi sulla privacy dei dati, tra cui Legge sulla portabilità e la responsabilità dell'assicurazione sanitaria del 1996 (HIPAA).

Secondo il National Insurance Crime Bureau (NICB), "per combattere i criminali assicurativi è necessario uno sforzo di squadra concertato". A tal fine, combinando le risorse e le competenze delle compagnie assicurative e delle forze dell'ordine, è possibile individuare, scoraggiare e fermare le frodi.
Prevenzione delle frodi tramite intelligenza artificiale con AML e KYC nelle richieste di rimborso per i prodotti sanitari
Gli assicuratori investono almeno 200 milioni di sterline all'anno Per prevenire le frodi. Non è una novità che la frode nel settore assicurativo sia un reato grave. Per contrastarla, i moderni software di regolamentazione impiegano sofisticati modelli di identificazione delle frodi basati su intelligenza artificiale e machine learning.
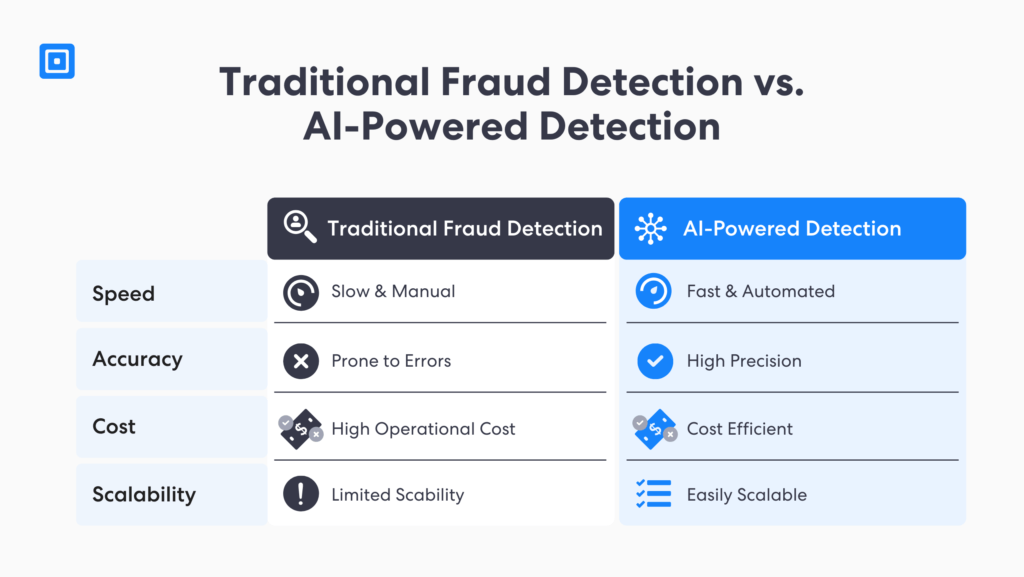
Questo software può analizzare grandi quantità di dati per rilevare anomalie e modelli non rilevati dalla supervisione umana. Secondo i rapporti, si prevede che il mercato dell'intelligenza artificiale nel Regtech raggiungerà $3,3 miliardi entro il 2026, con un CAGR del 36,1% dal 2021 al 2026. Pertanto, applicando l'intelligenza artificiale al rilevamento delle frodi nelle richieste di risarcimento danni sanitarie, le compagnie assicurative possono:
- Identificare più velocemente i comportamenti fraudolenti: Il software KYC basato sull'intelligenza artificiale utilizza analisi avanzate dei dati e rilevamento delle anomalie per analizzare migliaia di documenti e dati biometrici in tempo reale. Ciò consente alle compagnie assicurative di bloccare le credenziali rubate che favoriscono le frodi sui sinistri prima che le cartelle cliniche vengano contaminate.
- Migliorare la precisione del rilevamento delle frodi: A differenza della tradizionale prevenzione delle frodi nei processi assicurativi KYC, le soluzioni basate sull'intelligenza artificiale offrono una precisione senza precedenti. Ciò consente di ridurre i falsi positivi e di affidarsi al lavoro umano, ottenendo significativi risparmi sui costi nel lungo periodo.
- Migliora l'analisi predittiva: Screening AML può migliorare il punteggio di rischio analizzando nuovi dati, come quelli biometrici, confrontandoli con elenchi di sanzioni, liste di controllo e copertura mediatica negativa. Le entità ad alto rischio segnalate con fattori di rischio possono essere sottoposte a ulteriori indagini tramite l'Enhanced Due Diligence (EDD) automatizzata.
- Automatizzare i processi manuali: Le compagnie assicurative possono semplificare l'inserimento dei clienti grazie al rilevamento in tempo reale, abbandonando la verifica manuale dell'identità. Le aziende del settore assicurativo possono mantenere la conformità HIPAA, pronta per la verifica, contrastando le frodi prima che le cartelle cliniche dei pazienti vengano compromesse.
Guidato dall'intelligenza artificiale soluzioni di intelligence sulle frodi Migliora l'efficienza dei team di conformità accelerando significativamente le verifiche senza errori, riducendo gli sprechi e gli abusi nelle compagnie assicurative. Si tratta di una soluzione innovativa che rende più preciso il furto di identità in ambito sanitario. Per saperne di più: Frodi generate dall'intelligenza artificiale e verifica dell'identità.
Caso di studio: consolidare lo status di leader nel settore assicurativo
Hayah è un'azienda leader nei servizi assicurativi con sede negli Emirati Arabi Uniti, che offre soluzioni globali per l'assicurazione sanitaria e sulla vita. L'azienda necessitava di un software in grado di semplificare gli obblighi di conformità negli Emirati Arabi Uniti e di allinearsi alle leggi anti-frode e antiriciclaggio, espandendo al contempo il proprio business.
Soluzione di automazione basata sull'intelligenza artificiale
L'azienda ha stretto una partnership con ComplyCube per espandere le proprie attività a livello globale, garantendo al contempo un onboarding sicuro dei titolari di polizze. ComplyCube fornisce strumenti di due diligence completi, analizzando i clienti sulla base di dati globali in oltre 250 territori, garantendo un solido rispetto delle normative.
Risultati
Hayah è riuscita a ottenere un onboarding più rapido e preciso dei suoi assicurati, riducendo significativamente i falsi positivi e migliorando la conversione.
L'azienda è riuscita a creare un processo KYC senza intoppi per i titolari di polizze e a soddisfare contemporaneamente le normative KYC/AML locali e globali.
La tecnologia normativa basata sull'intelligenza artificiale di ComplyCube ha fornito al team di conformità di Hayah la sicurezza di verificare i clienti in modo sicuro, creando fiducia su larga scala.
Funzionalità di prevenzione delle frodi assicurative da privilegiare
Per integrare gli strumenti di prevenzione delle frodi basati sull'intelligenza artificiale, è fondamentale un software unificato per KYC e AML. Le compagnie assicurative possono adottare un approccio proattivo nel monitoraggio e nella segnalazione delle frodi in tutte le loro attività. Inoltre, una piattaforma completa per KYC e AML aiuta le compagnie assicurative a ridurre la complessità della conformità e a proteggere i profitti in modo più efficace. Ecco le caratteristiche principali di queste piattaforme:
- Monitoraggio e avvisi in tempo reale: Eseguire la verifica dei documenti e dei dati biometrici e ricevere avvisi istantanei su entità ad alto rischio legate ad attività fraudolente. Le compagnie assicurative possono aspettarsi di bloccare le minacce prima che si trasformino in risarcimenti.
- Profilazione del rischio: Sviluppare un punteggio di rischio dinamico utilizzando dati provenienti da biometria comportamentale, intelligence dei dispositivi e corrispondenze di sanzioni per valutare la probabilità di frode da modelli sospetti, tra cui precedenti abusi dei dispositivi e indirizzi IP nascosti.
- Controlli multi-ufficio: Incrocia in modo fluido i dati dei clienti con i registri globali delle frodi, i database di agenzie governative affidabili e le liste di controllo per scoprire i sistemi che sfruttano le richieste di rimborso mediche per pagamenti impropri.
- Controlli documentali rigorosi: Sfrutta la verifica dei documenti che impiega l'elaborazione del linguaggio naturale (NLP) per convalidare ID e registrazioni per identità sintetiche, manomissioni e segnalazione di deepfake.
Grazie a queste funzionalità avanzate, le aziende del settore assicurativo possono sviluppare una difesa unificata basata sull'intelligence. Gli assicuratori possono aspettarsi una maggiore fiducia da parte degli assicurati, una maggiore conformità e una maggiore resilienza operativa. Le aziende possono scalare e sostenere una crescita a lungo termine, riducendo al contempo frodi, sprechi e abusi. Per saperne di più, clicca qui: Linee guida AML per le compagnie assicurative.
L'importanza di individuare le frodi in ambito sanitario
Padroneggiare la prevenzione delle frodi nell'assicurazione sanitaria offre molteplici vantaggi. Con soluzioni AML e KYC affidabili, le compagnie assicurative possono dimostrare un elevato livello di fiducia nell'assistenza ai pazienti. La diagnosi precoce aiuta a identificare modelli sospetti prima che si trasformino in perdite su larga scala.
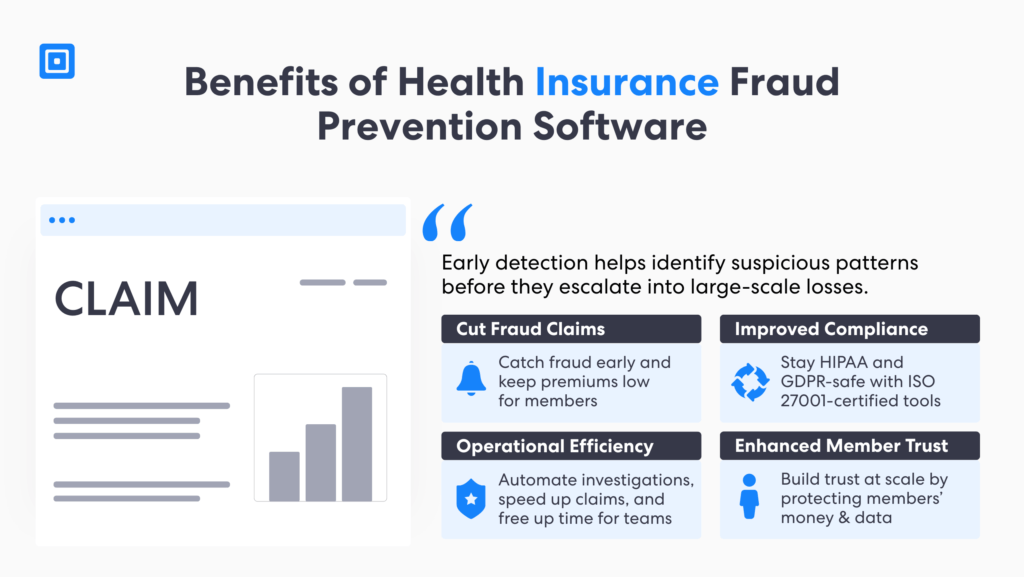
Inoltre, un'efficace individuazione delle frodi nell'assicurazione sanitaria promuove la trasparenza all'interno delle reti sanitarie. Combinando analisi basate sull'intelligenza artificiale con solidi framework KYC e AML, assicuratori e operatori sanitari possono identificare i nuovi schemi, semplificare le indagini e salvaguardare l'integrità dei dati dei pazienti. In definitiva, l'individuazione proattiva delle frodi rafforza la sostenibilità del sistema sanitario garantendo equità, responsabilità ed efficienza operativa.
1. Riduzione delle richieste di risarcimento per frode
Identificando e prevenendo le richieste di risarcimento fraudolente in una fase iniziale, le compagnie assicurative possono risparmiare ingenti somme di denaro e risorse umane. Questo non solo migliora i profitti, ma contribuisce anche a mantenere i premi assicurativi accessibili per gli assicurati, salvaguardando sia il settore assicurativo che quello sanitario.
2. Conformità migliorata
Le compagnie di assicurazione sanitaria sono tenute a rispettare normative rigorose, tra cui l'HIPAA e le leggi sulla privacy. I software antifrode supportano questi requisiti attraverso certificazioni indipendenti. Ad esempio, la certificazione ISO 27001 e il GDPR UE garantiscono la conformità, proteggendo al contempo l'identità dei pazienti e le informazioni personali identificabili (PII).
3. Efficienza operativa
Il software di rilevamento delle frodi assicurative sanitarie basato sull'intelligenza artificiale automatizza molti dei processi coinvolti nell'identificazione e nell'indagine delle richieste di risarcimento fraudolente. Questo non solo accelera l'elaborazione delle richieste, ma libera anche risorse per altre attività importanti, nel rispetto delle normative.
4. Maggiore fiducia dei membri
Gli assicurati si affidano alle compagnie assicurative per proteggersi dalle frodi. Investendo in misure avanzate di prevenzione delle frodi, le compagnie assicurative dimostrano il loro impegno a tutelare sia la propria integrità finanziaria sia il benessere dei propri assicurati. Questo contribuisce a rafforzare la soddisfazione e la fidelizzazione dei clienti nel lungo periodo.
Punti chiave
Frode assicurativa correlata all'assistenza sanitaria possono includere affermazioni esagerate, uso di documenti d'identità falsi e corruzione per ottenere un guadagno finanziario.
Software AML e KYC unificato sono essenziali per identificare e mitigare in modo proattivo le frodi, riducendo la complessità della conformità in tutte le operazioni.
Strumenti come il tempo reale monitoraggio e la profilazione dinamica del rischio aiutano gli assicuratori a identificare precocemente gli individui ad alto rischio prima che le false richieste di risarcimento diventino più frequenti.
Frode assicurativa sanitaria guidata dall'intelligenza artificiale Le soluzioni di rilevamento rafforzano la garanzia dell'identità e prevengono frodi sofisticate come deepfake e documenti d'identità manomessi.
Sviluppo di una prevenzione proattiva delle frodi Il quadro normativo è fondamentale per costruire la fiducia dei clienti, salvaguardare il settore sanitario e migliorare la fiducia normativa.
Implementare soluzioni di rilevamento delle frodi assicurative sanitarie senza soluzione di continuità
Integrando soluzioni di piattaforma basate su intelligenza artificiale, KYC e AML, le aziende possono potenziare i sistemi di rilevamento delle frodi nelle assicurazioni sanitarie, supportando la prevenzione delle frodi sui sinistri in una fase iniziale. Gli assicuratori possono ridurre frodi, sprechi e abusi, semplificare le operazioni e aumentare la fiducia dei membri, con il risultato finale di un sistema sanitario più sicuro ed efficiente. Proteggete oggi stesso i dati relativi ai sinistri e le cartelle cliniche prima che vengano contaminati da documenti d'identità e credenziali rubati. Per saperne di più, parlare con un membro della squadra oggi.
Domande frequenti
Come possono le compagnie assicurative identificare le frodi?
Le aziende del settore assicurativo possono identificare e segnalare i casi di frode attraverso funzionalità come il monitoraggio in tempo reale, la profilazione del rischio e la verifica dei documenti. Inoltre, controlli multi-agenzia, sanzioni e screening delle watchlist rispetto ai registri globali consentono di segnalare tempestivamente le attività sospette.
Qual è il tipo più comune di frode sanitaria/assicurativa?
La tipologia più comune di frode sanitaria o assicurativa medica include la richiesta di risarcimento per servizi non effettivamente erogati, la gonfiatura delle diagnosi mediche e l'aumento dei costi per pagamenti impropri. Queste attività fanno aumentare i premi per i legittimi assicurati, ritardando l'erogazione di cure genuine ed erodendo la fiducia nel settore sanitario.
In che modo il software AML e KYC basato sull'intelligenza artificiale combatte le frodi assicurative nel settore sanitario?
L'intelligenza artificiale consente alle compagnie assicurative di rilevare furti di identità, deepfake e documenti manomessi in modo rapido e affidabile. Ciò consente di individuare e indagare tempestivamente qualsiasi attività sospetta, prima ancora dell'effettivo pagamento dei danni, riducendo procedure non necessarie come la supervisione umana. Inoltre, l'intelligenza artificiale semplifica la conformità normativa, passando da una prevenzione delle minacce reattiva a una proattiva.
Quali sono i vantaggi dell'utilizzo di un software per il rilevamento delle frodi nell'assicurazione sanitaria?
Il software di prevenzione delle frodi consente alle compagnie assicurative di ridurre le perdite finanziarie, semplificare i requisiti di conformità e migliorare l'elaborazione autentica dei sinistri. Supporta un onboarding senza intoppi di assicurati autentici, migliorando la conversione dei clienti e la resilienza operativa.
ComplyCube offre soluzioni AML/KYC al settore assicurativo?
Sì. ComplyCube fornisce strumenti KYC e AML pluripremiati e personalizzati per il settore assicurativo. La sua soluzione di monitoraggio continuo, gestione dei casi e verifica completa dei documenti supporta le aziende del settore assicurativo nell'accelerare l'onboarding dei titolari di polizza, riducendo significativamente i falsi positivi.