Resumen: El fraude es una amenaza para el sector sanitario, poniendo en peligro la seguridad del paciente y el cumplimiento de la normativa. Para combatir este desafío, herramientas de detección de fraude en seguros de salud son fundamentales. Explore cómo la detección avanzada de fraudes con IA en reclamaciones de salud y el software de prevención del fraude en la atención médica pueden eliminar fraude, desperdicio y abuso (FWA) efectivamente en esta guía.
¿Qué es el fraude en el seguro de salud?
El fraude en seguros médicos consiste en la explotación ilegal del sistema sanitario mediante la presentación de reclamaciones médicas falsas o infladas. Por ejemplo, incluye la falsificación de registros, la sobrefacturación y las reclamaciones fraudulentas de seguros médicos utilizando identidades suplantadas para obtener beneficios económicos. El impacto del fraude en seguros es alarmante, con ejemplos comunes como el soborno y el robo de identidad. Los fraudes más comunes cometidos por los asegurados incluyen:
- Presentar reclamaciones por medicamentos que no fueron recibidos.
- Falsificar información del cliente al comprar una póliza.
- Exagerar o diagnosticar incorrectamente problemas de salud.
- Sobornar a proveedores médicos para que presenten reclamaciones falsas.
- Informe incorrecto de problemas de salud o diagnósticos.
- Cometer robo de identidad mediante el robo de documentos de identidad para acceder a servicios médicos.
Para mitigar el impacto financiero, las aseguradoras trasladan estas pérdidas a los asegurados mediante primas más altas. En consecuencia, se erosiona la confianza en las reclamaciones legítimas y en los pacientes que requieren atención médica. Según la Asociación Nacional Antifraude en la Atención Médica (NHCAA), estadísticas clave indican que las pérdidas financieras por fraude en la atención médica superan los miles de millones de dólares cada año.
Para abordar este desafío, las aseguradoras deben utilizar herramientas eficaces para la detección del fraude en seguros médicos. Estas herramientas ayudan a identificar patrones de reclamaciones sospechosas en una etapa temprana del proceso, protegiendo así la integridad financiera de pacientes, proveedores de atención médica y aseguradoras. Además, soluciones de vanguardia, como la detección de fraude mediante IA en reclamaciones de salud, permiten la detección rápida y precisa de reclamaciones falsas.
Soluciones para la detección de fraudes en seguros de salud
Los sistemas de identificación de fraudes en seguros médicos utilizan marcos de Conozca a su Cliente (KYC) y Prevención de Blanqueo de Capitales (AML) para bloquear el uso de credenciales robadas y documentos alterados antes de que se presenten reclamaciones falsas. Mediante la integración de inteligencia artificial (IA) y métodos de aprendizaje automático, estas soluciones detectan patrones sospechosos de alto riesgo mediante procesamiento en tiempo real.
Se necesita un esfuerzo de equipo concertado Para luchar contra los delincuentes de seguros
Un sólido programa KYC y AML facilita la detección del fraude en seguros médicos de forma más eficaz, a la vez que cumple con las regulaciones globales, como la 6.ª Directiva AML de la UE (AMLD6). Además, el software moderno de prevención del fraude en el sector sanitario contribuye al cumplimiento de las leyes de privacidad de datos, incluyendo la Ley de Portabilidad y Responsabilidad del Seguro Médico de 1996 (HIPAA).

Según la Oficina Nacional de Delitos contra Seguros (NICB), “se requiere un esfuerzo conjunto para combatir a los delincuentes de seguros”. Para ello, combinando los recursos y la experiencia de las aseguradoras y las fuerzas del orden, se puede detectar, disuadir y detener el fraude.
Prevención del fraude con IA mediante AML y KYC en reclamaciones de salud
Las aseguradoras invierten al menos 200 millones de libras cada año Para prevenir el fraude. No es novedad que el fraude en el sector asegurador es un delito grave. Para combatirlo, el software de tecnología regulatoria moderna emplea sofisticados modelos de identificación de fraude basados en IA y aprendizaje automático.
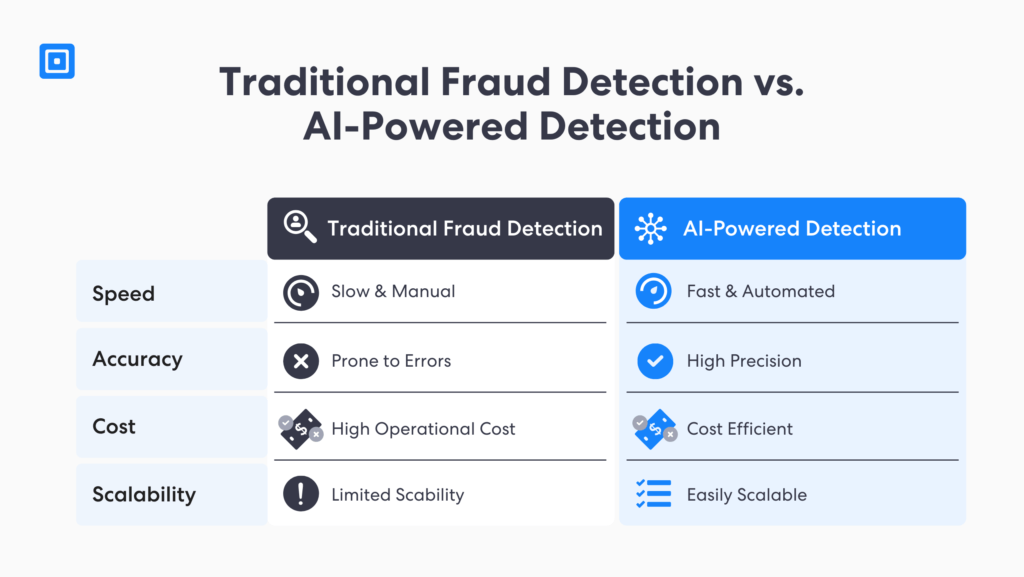
Este software puede analizar grandes cantidades de datos para detectar anomalías y patrones que pasan desapercibidos por la supervisión humana. Según informes, se prevé que el mercado de IA en Regtech alcance... $3.3 mil millones para 2026, creciendo a una CAGR de 36,1% entre 2021 y 2026. Por lo tanto, al aplicar la detección de fraude mediante IA en las reclamaciones de salud, las aseguradoras pueden:
- Identifique comportamientos fraudulentos más rápidamente: El software KYC basado en IA utiliza análisis de datos avanzados y detección de anomalías para analizar miles de documentos y datos biométricos en tiempo real. Esto permite a las aseguradoras bloquear las credenciales robadas que facilitan el fraude en las reclamaciones antes de que se corrompan los historiales médicos.
- Mejorar la precisión de la detección de fraude: A diferencia de la prevención tradicional del fraude en los procesos KYC de seguros, las soluciones basadas en IA ofrecen una precisión mejorada a un ritmo sin precedentes. Esto permite reducir los falsos positivos y la dependencia del esfuerzo humano, logrando ahorros de costos significativos a largo plazo.
- Mejorar el análisis predictivo: detección de AML Puede mejorar la calificación de riesgo analizando nuevos datos, como datos biométricos, comparándolos con listas de sanciones, listas de vigilancia y cobertura mediática adversa. Las entidades de alto riesgo identificadas con desencadenantes de riesgo pueden someterse a investigaciones adicionales mediante la Debida Diligencia Reforzada (EDD) automatizada.
- Automatizar procesos manuales: Las aseguradoras pueden agilizar la incorporación de asegurados con detección en tiempo real, lo que permite prescindir de la verificación manual de identidad. Las empresas del sector asegurador pueden mantener el cumplimiento de la HIPAA, preparadas para auditorías, y combatir los fraudes antes de que se vean comprometidos los historiales de los pacientes.
Impulsado por IA soluciones de inteligencia contra fraudes Mejore la eficiencia de los equipos de cumplimiento normativo al acelerar significativamente la verificación sin errores, reduciendo el fraude, el desperdicio y el abuso en las aseguradoras. Es una solución innovadora que optimiza la precisión del robo de identidad en el sector sanitario. Puede obtener más información aquí: Fraude generativo de IA y verificación de identidad.
Estudio de caso: Consolidando el liderazgo en el sector de seguros
Hayah es una empresa líder en servicios de seguros con sede en los Emiratos Árabes Unidos, que incluye soluciones globales de seguros de salud y de vida. La empresa necesitaba un software que optimizara sus obligaciones de cumplimiento normativo en los Emiratos Árabes Unidos y se ajustara a las leyes de prevención del fraude y lucha contra el blanqueo de capitales, a la vez que expandía su negocio.
Solución de automatización impulsada por IA
La compañía se asoció con ComplyCube para expandir sus operaciones a nivel global, manteniendo al mismo tiempo un proceso seguro de incorporación de asegurados. ComplyCube ofrece herramientas completas de diligencia debida, que examinan a los clientes con datos globales en más de 250 territorios y garantizan un sólido cumplimiento normativo.
Resultados
Hayah logró una incorporación más rápida y precisa de sus asegurados, reduciendo significativamente los falsos positivos y mejorando la conversión.
La empresa pudo desarrollar un proceso KYC para asegurados sin fricciones y cumplir con las regulaciones KYC/AML locales y globales al mismo tiempo.
La tecnología regulatoria impulsada por IA de ComplyCube brindó al equipo de cumplimiento de Hayah la confianza para verificar a los clientes de forma segura, generando confianza a escala.
Funciones de prevención de fraude en seguros que se deben priorizar
Para complementar las herramientas de prevención del fraude basadas en IA, es fundamental contar con un software unificado de KYC y AML. Las aseguradoras pueden adoptar un enfoque proactivo para supervisar y denunciar el fraude en todas sus operaciones. Además, una plataforma completa de KYC y AML ayuda a las aseguradoras a reducir la complejidad del cumplimiento normativo y a proteger sus resultados de forma más eficaz. Estas son las características clave de estas plataformas:
- Monitoreo y alertas en tiempo real: Realizar verificación de documentos y biométricos y recibir alertas instantáneas En entidades de alto riesgo vinculadas a actividades fraudulentas, las aseguradoras pueden esperar detener las amenazas antes de que se conviertan en indemnizaciones.
- Perfil de riesgo: Desarrollar una puntuación de riesgo dinámica utilizando datos de biometría del comportamiento, inteligencia del dispositivo y coincidencias de sanciones para evaluar la probabilidad de fraude a partir de patrones sospechosos, incluido el abuso previo del dispositivo y las direcciones IP ocultas.
- Controles multi-oficina: Realice referencias cruzadas de los clientes con registros de fraude globales, bases de datos de agencias gubernamentales confiables y listas de vigilancia para descubrir esquemas que explotan reclamos médicos para pagos indebidos.
- Comprobaciones robustas de documentos: Aproveche la verificación de documentos que emplea el procesamiento del lenguaje natural (PLN) para validar identificaciones y registros en busca de identidades sintéticas, manipulaciones y para marcar falsificaciones profundas.
Con estas capacidades avanzadas, las empresas del sector asegurador pueden desarrollar una defensa unificada basada en inteligencia. Las aseguradoras pueden esperar una mayor confianza de los asegurados, un cumplimiento normativo más sólido y una mayor resiliencia operativa. Las empresas pueden escalar y mantener un crecimiento a largo plazo, a la vez que reducen el fraude, el despilfarro y el abuso. Puede obtener más información aquí: Directrices AML para compañías de seguros.
La importancia de detectar el fraude en la atención médica
Dominar la prevención del fraude en seguros médicos ofrece múltiples beneficios. Con soluciones confiables de prevención del lavado de dinero y KYC, las aseguradoras pueden demostrar una alta confianza en la atención al paciente. La detección temprana ayuda a identificar patrones sospechosos antes de que se conviertan en pérdidas a gran escala.
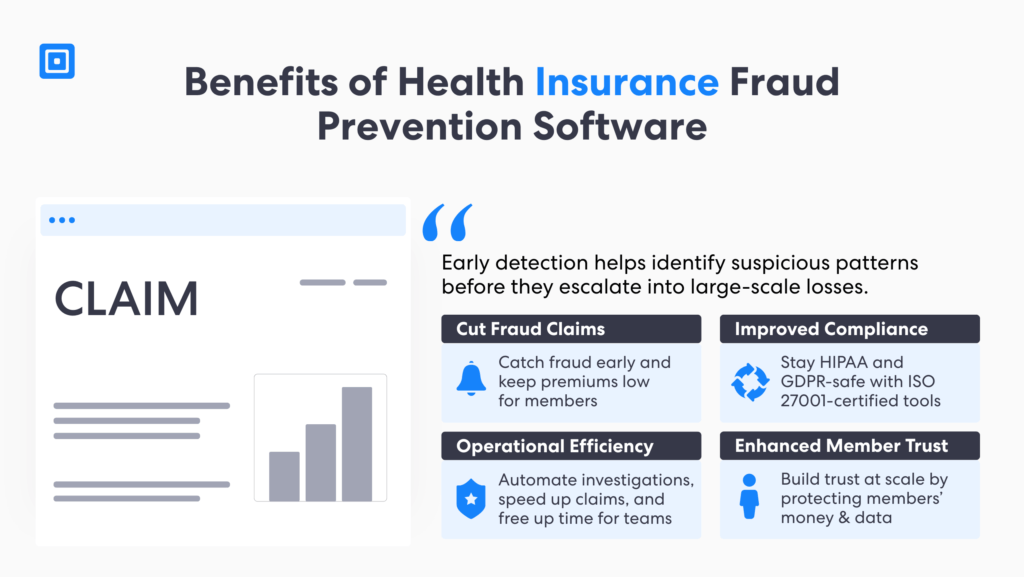
Además, la detección eficaz del fraude en seguros médicos promueve la transparencia en las redes de atención médica. Al combinar análisis basados en IA con sólidos marcos de KYC y AML, las aseguradoras y los proveedores de atención médica pueden identificar esquemas emergentes, agilizar las investigaciones y proteger la integridad de los datos de los pacientes. En definitiva, la detección proactiva del fraude fortalece la sostenibilidad del sistema de atención médica al garantizar la equidad, la rendición de cuentas y la eficiencia operativa.
1. Reducción de las reclamaciones por fraude
Al identificar y prevenir reclamaciones fraudulentas en una etapa temprana, las aseguradoras pueden ahorrar cantidades significativas de dinero y recursos humanos. Esto no solo mejora los resultados, sino que también ayuda a mantener primas asequibles para los afiliados, protegiendo así tanto al sector asegurador como al de la salud.
2. Cumplimiento mejorado
Las aseguradoras de salud están obligadas a cumplir con regulaciones estrictas, como la HIPAA y las leyes de privacidad. El software antifraude cumple con estos requisitos mediante certificaciones independientes. Por ejemplo, la certificación ISO 27001 y el RGPD de la UE garantizan el cumplimiento, a la vez que protegen la identidad y la información personal identificable (PII) de los pacientes.
3. Eficiencia operativa
El software de detección de fraude en seguros médicos con IA automatiza muchos de los procesos necesarios para identificar e investigar reclamaciones fraudulentas. Esto no solo agiliza la tramitación de reclamaciones, sino que también libera recursos para otras tareas importantes, cumpliendo con la normativa vigente.
4. Mayor confianza de los miembros
Los miembros confían en las aseguradoras para protegerse del fraude. Al invertir en medidas avanzadas de prevención del fraude, las aseguradoras demuestran su compromiso de salvaguardar tanto su integridad financiera como el bienestar de sus miembros. Esto contribuye a fomentar la satisfacción y la fidelidad del cliente a largo plazo.
Conclusiones clave
Fraude de seguros relacionado El acceso a la atención sanitaria puede incluir afirmaciones exageradas, uso de identificaciones falsas y sobornos para obtener beneficios económicos.
Software unificado AML y KYC son esenciales para identificar y mitigar de forma proactiva el fraude, reduciendo la complejidad del cumplimiento en todas las operaciones.
Herramientas como el tiempo real escucha Y la elaboración de perfiles de riesgo dinámicos ayuda a las aseguradoras a identificar tempranamente a individuos de alto riesgo antes de que aumenten los reclamos falsos.
Fraude en seguros de salud impulsado por IA Las soluciones de detección consolidan la garantía de identidad y previenen fraudes sofisticados como deepfakes e identificaciones alteradas.
Desarrollar una prevención proactiva del fraude El marco regulatorio es fundamental para generar confianza en los clientes, proteger el sector de la salud y mejorar la confianza regulatoria.
Implemente soluciones de detección de fraude en seguros de salud sin problemas
Al integrar soluciones de IA, KYC y AML, las empresas pueden optimizar los sistemas de detección de fraude en seguros médicos, lo que facilita la prevención del fraude en reclamaciones en una etapa temprana. Las aseguradoras pueden reducir el fraude, el desperdicio y el abuso, optimizar las operaciones y aumentar la confianza de los afiliados, lo que en última instancia se traduce en un sistema de salud más seguro y eficiente. Proteja hoy mismo los datos de reclamaciones y los historiales médicos antes de que se vean afectados por identificaciones y credenciales robadas. Para obtener más información, hablar con un miembro del equipo hoy.
Preguntas frecuentes
¿Cómo pueden las compañías de seguros identificar el fraude?
Las empresas del sector asegurador pueden identificar y escalar casos fraudulentos mediante funciones como la monitorización en tiempo real, la elaboración de perfiles de riesgo y la verificación de documentos. Además, las comprobaciones multiburó, las sanciones y la verificación de listas de vigilancia con registros globales permiten detectar actividades sospechosas de forma temprana.
¿Cuál es el tipo más común de fraude en seguros médicos/de salud?
El tipo más común de fraude en seguros médicos o de salud incluye reclamar servicios no prestados, inflar los diagnósticos médicos y sobrecodificar los pagos indebidos. Estas actividades incrementan las primas de los asegurados legítimos, retrasando la atención genuina y erosionando la confianza en el sector sanitario.
¿Cómo el software AML y KYC impulsado por IA combate el fraude de seguros en la atención médica?
La inteligencia artificial permite a las aseguradoras detectar robos de identidad, deepfakes y documentos manipulados de forma rápida y fiable. Esto permite detectar e investigar cualquier actividad sospechosa con antelación, antes de que se realicen los pagos, lo que reduce procedimientos innecesarios como la supervisión humana. Además, la IA optimiza el cumplimiento normativo, pasando de la prevención reactiva a la proactiva de amenazas.
¿Cuáles son los beneficios de utilizar un software de detección de fraude en seguros de salud?
El software de prevención de fraude permite a las aseguradoras reducir pérdidas financieras, optimizar los requisitos de cumplimiento normativo y optimizar la tramitación de reclamaciones auténticas. Facilita la incorporación fluida de asegurados genuinos, lo que mejora la conversión de clientes y la resiliencia operativa.
¿ComplyCube ofrece soluciones AML/KYC a la industria de seguros?
Sí. ComplyCube ofrece herramientas KYC y AML galardonadas y personalizadas para el sector asegurador. Su solución de monitoreo continuo, gestión de casos y verificación completa de documentos ayuda a las compañías de seguros a agilizar la incorporación de asegurados y reducir significativamente los falsos positivos.