TL;DR : La fraude constitue une menace pour le secteur de la santé, mettant en péril la sécurité des patients et le respect de la réglementation. Pour lutter contre ce fléau, outils de détection de la fraude à l'assurance maladie sont essentielles. Découvrez comment la détection avancée des fraudes par IA dans les logiciels de réclamations de santé et de prévention des fraudes dans le secteur de la santé peut éliminer fraude, gaspillage et abus (FGA) effectivement dans ce guide.
Qu’est-ce que la fraude à l’assurance maladie ?
La fraude à l'assurance maladie consiste à exploiter illégalement le système de santé en soumettant des demandes de remboursement médicales fausses ou gonflées. Elle inclut, par exemple, la falsification de dossiers, la surfacturation et les demandes de remboursement frauduleuses au moyen d'identités volées à des fins lucratives. L'impact de la fraude à l'assurance est alarmant ; la corruption et l'usurpation d'identité en sont des exemples courants. Voici quelques exemples de fraudes courantes commises par les assurés :
- Soumettre des demandes de remboursement pour des médicaments non reçus.
- Falsification des informations client lors de la souscription d'une assurance.
- Exagérer ou diagnostiquer incorrectement les problèmes de santé.
- Corruption de prestataires de soins médicaux pour obtenir de fausses déclarations.
- Signalement incorrect des problèmes de santé ou du diagnostic.
- Commettre un vol d'identité en utilisant une pièce d'identité volée pour accéder à des services médicaux.
Pour limiter les pertes financières, les assureurs les répercutent sur les assurés par le biais de primes plus élevées. De ce fait, la confiance envers les demandes de remboursement légitimes et les patients nécessitant des soins médicaux s'en trouve ébranlée. Selon la National Health Care Anti-Fraud Association (NHCAA), les principales statistiques indiquent que les pertes financières liées à la fraude aux soins de santé dépassent les milliards de dollars chaque année.
Pour relever ce défi, les assureurs doivent utiliser des outils performants de détection des fraudes à l'assurance maladie. Ces outils permettent d'identifier plus tôt les schémas de demandes de remboursement suspectes, préservant ainsi l'intégrité financière des patients, des professionnels de santé et des assureurs. De plus, des solutions de pointe, telles que la détection de fraudes par intelligence artificielle dans les demandes de remboursement de soins de santé, permettent une détection rapide et précise des fausses déclarations.
Comprendre les solutions de détection de la fraude à l'assurance maladie
Les systèmes d'identification des fraudes à l'assurance maladie utilisent les dispositifs de connaissance du client (KYC) et de lutte contre le blanchiment d'argent (LCB) pour bloquer l'utilisation d'identifiants volés et de documents falsifiés avant le dépôt de fausses demandes de remboursement. Grâce à l'intégration de l'intelligence artificielle (IA) et de méthodes d'apprentissage automatique, ces solutions signalent les comportements suspects à haut risque en temps réel.
Il faut un effort collectif d'équipe pour lutter contre les criminels du secteur des assurances
Un programme KYC et AML robuste contribue à une détection plus efficace des fraudes à l'assurance maladie, tout en assurant la conformité aux réglementations internationales, telles que la 6e directive anti-blanchiment de l'UE (AMLD6). De plus, les logiciels modernes de prévention de la fraude dans le secteur de la santé renforcent la conformité aux lois sur la protection des données, notamment la Loi sur la portabilité et la responsabilité en matière d'assurance maladie de 1996 (HIPAA).

Selon le Bureau national de lutte contre la fraude à l'assurance (NICB), “ il faut un effort collectif pour combattre les fraudeurs à l'assurance ”. À cette fin, en combinant les ressources et l'expertise des assureurs et des forces de l'ordre, il est possible de détecter, de dissuader et d'enrayer la fraude.
Prévention de la fraude par IA avec AML et KYC dans le secteur des réclamations de santé
Les assureurs investissent au moins 200 millions de livres sterling par an Pour prévenir la fraude. Il est bien connu que la fraude dans le secteur des assurances est un délit grave. Pour la combattre, les logiciels de réglementation modernes utilisent des modèles sophistiqués d'identification des fraudes, basés sur l'IA et l'apprentissage automatique.
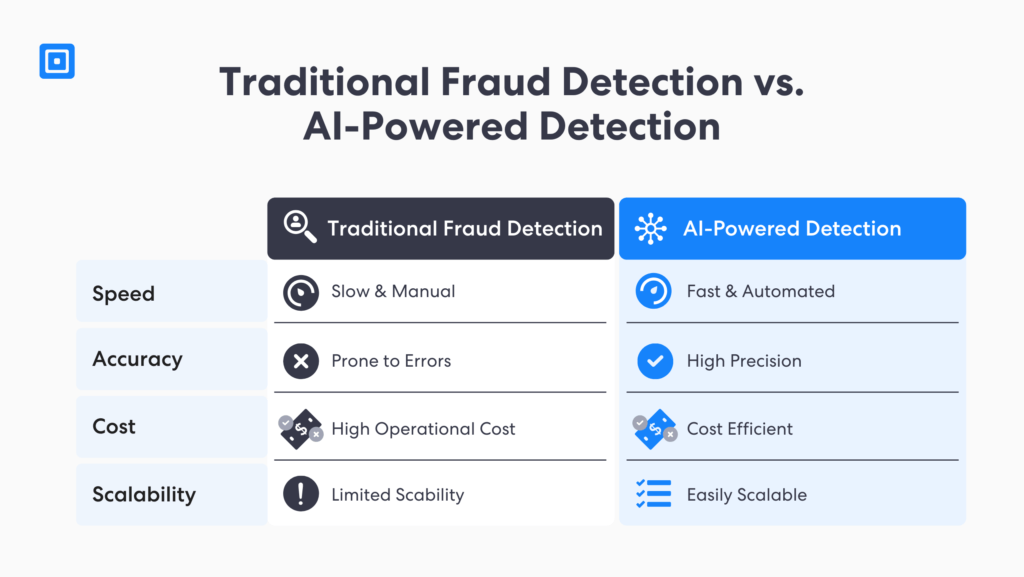
Ce logiciel peut analyser de grandes quantités de données pour détecter les anomalies et les tendances qui auraient échappé à l'attention humaine. Selon les rapports, le marché de l'IA dans le secteur de la Regtech devrait atteindre $3,3 milliards D’ici 2026, avec un TCAC de 36,11 000 milliards de dollars entre 2021 et 2026. Ainsi, en appliquant la détection de fraude par IA aux demandes de remboursement de soins de santé, les assureurs peuvent :
- Identifiez plus rapidement les comportements frauduleux : Les logiciels KYC basés sur l'IA utilisent l'analyse de données avancée et la détection d'anomalies pour examiner des milliers de documents et de données biométriques en temps réel. Cela permet aux assureurs de bloquer les identifiants volés à l'origine de fraudes aux assurances avant que les dossiers médicaux ne soient altérés.
- Améliorer la précision de la détection des fraudes : Contrairement aux méthodes traditionnelles de prévention de la fraude dans les processus KYC des assurances, les solutions basées sur l'IA offrent une précision accrue à un rythme sans précédent. Cela permet de réduire les faux positifs et la dépendance à l'intervention humaine, générant ainsi des économies substantielles à long terme.
- Améliorer l'analyse prédictive : Dépistage AML L’analyse de nouvelles données, telles que des données biométriques, comparées aux listes de sanctions, aux listes de surveillance et à la couverture médiatique négative, permet d’améliorer l’évaluation des risques. Les entités à haut risque signalées par des indicateurs de risque peuvent faire l’objet d’enquêtes complémentaires grâce à une procédure de diligence raisonnable renforcée automatisée (EDD).
- Automatiser les processus manuels : Les assureurs peuvent simplifier l'intégration des assurés grâce à la détection en temps réel, ce qui permet de s'affranchir de la vérification manuelle d'identité. Les entreprises du secteur de l'assurance peuvent ainsi garantir leur conformité aux exigences d'audit HIPAA et lutter contre la fraude avant que les dossiers des patients ne soient compromis.
piloté par l'IA solutions de renseignement sur la fraude Améliorez l'efficacité des équipes de conformité en accélérant considérablement la vérification et en réduisant les erreurs, les fraudes, les gaspillages et les abus dans les compagnies d'assurance. Cette solution innovante permet de lutter efficacement contre l'usurpation d'identité dans le secteur de la santé. Pour en savoir plus, cliquez ici : Fraude à l'IA générative et vérification d'identité.
Étude de cas : Consolider son statut de leader dans le secteur des assurances
Hayah, entreprise leader des services d'assurance basée aux Émirats arabes unis et proposant des solutions d'assurance santé et vie à l'échelle mondiale, recherchait un logiciel capable de simplifier ses obligations de conformité aux Émirats arabes unis et de se conformer aux lois sur la prévention de la fraude et le blanchiment d'argent, tout en accompagnant sa croissance.
Solution d'automatisation basée sur l'IA
L'entreprise s'est associée à ComplyCube pour étendre ses activités à l'échelle mondiale tout en garantissant la sécurité de l'intégration des assurés. ComplyCube fournit des outils de vérification préalable complets, permettant de contrôler les clients à l'aide de données mondiales dans plus de 250 territoires et d'assurer une conformité réglementaire rigoureuse.
Résultats
Hayah a pu réaliser une intégration plus rapide et plus précise de ses assurés, réduisant considérablement les faux positifs et améliorant le taux de conversion.
L'entreprise a pu mettre en place un processus KYC sans friction pour les assurés et se conformer simultanément aux réglementations KYC/AML locales et internationales.
La technologie réglementaire basée sur l'IA de ComplyCube a permis à l'équipe de conformité de Hayah de vérifier les clients en toute sécurité, renforçant ainsi la confiance à grande échelle.
Mesures de prévention de la fraude à l'assurance à privilégier
Pour compléter les outils de prévention de la fraude basés sur l'IA, un logiciel KYC et AML unifié est essentiel. Les assureurs peuvent ainsi adopter une approche proactive en matière de surveillance et de signalement des fraudes au sein de leurs opérations. De plus, une plateforme KYC et AML complète aide les compagnies d'assurance à simplifier leurs procédures de conformité et à optimiser leur rentabilité. Voici les principales caractéristiques de ces plateformes :
- Surveillance et alertes en temps réel : Effectuer la vérification des documents et des données biométriques et recevoir alertes instantanées sur les entités à haut risque liées à des activités frauduleuses. Les assureurs peuvent ainsi espérer neutraliser les menaces avant qu'elles n'entraînent des indemnisations.
- Profilage des risques : Développer un système de notation des risques dynamique utilisant les données de la biométrie comportementale, des renseignements sur les appareils et des correspondances avec les sanctions pour évaluer la probabilité de fraude à partir de schémas suspects, notamment les abus antérieurs d'appareils et les adresses IP cachées.
- Vérifications multi-bureaux : Croisez facilement les données clients avec les registres mondiaux de fraude, les bases de données d'agences gouvernementales de confiance et les listes de surveillance afin de déceler les stratagèmes exploitant les demandes de remboursement de frais médicaux pour des paiements indus.
- Contrôles documentaires rigoureux : Tirez parti de la vérification des documents qui utilise le traitement automatique du langage naturel (TALN) pour valider les pièces d'identité et les enregistrements afin de détecter les identités synthétiques, les falsifications et les deepfakes.
Grâce à ces capacités avancées, les entreprises du secteur de l'assurance peuvent développer une défense unifiée et fondée sur le renseignement. Les assureurs peuvent ainsi s'attendre à une confiance accrue des assurés, une conformité renforcée et une résilience opérationnelle renforcée. Les entreprises peuvent également assurer une croissance durable à long terme tout en réduisant la fraude, le gaspillage et les abus. Pour en savoir plus, cliquez ici : Lignes directrices en matière de lutte contre le blanchiment d'argent pour les compagnies d'assurance.
L'importance de détecter la fraude dans le secteur de la santé
La maîtrise des mesures de prévention de la fraude dans le secteur de l'assurance maladie offre de nombreux avantages. Grâce à des solutions fiables de lutte contre le blanchiment d'argent et de connaissance du client (KYC), les assureurs peuvent témoigner d'une grande confiance dans les soins prodigués aux patients. La détection précoce permet d'identifier les comportements suspects avant qu'ils n'entraînent des pertes considérables.
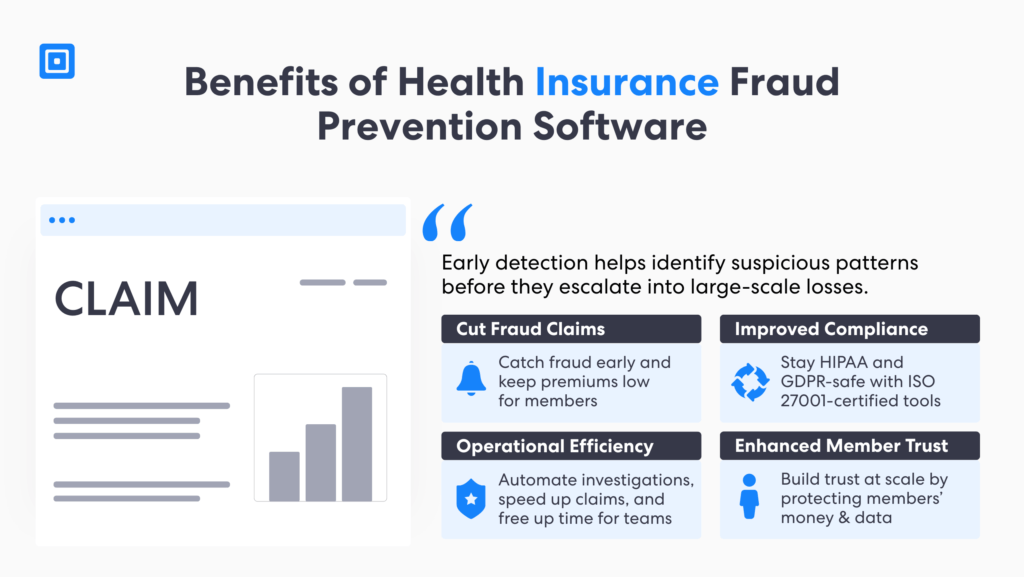
De plus, la détection efficace des fraudes à l'assurance maladie favorise la transparence au sein des réseaux de soins. En combinant l'analyse de données basée sur l'IA à des cadres robustes de connaissance du client (KYC) et de lutte contre le blanchiment d'argent (LCB), les assureurs et les prestataires de soins peuvent identifier les fraudes émergentes, rationaliser les enquêtes et préserver l'intégrité des données des patients. En définitive, la détection proactive des fraudes renforce la pérennité du système de santé en garantissant l'équité, la responsabilité et l'efficacité opérationnelle.
1. Réduction des réclamations pour fraude
En identifiant et en prévenant les déclarations frauduleuses dès leur origine, les assureurs peuvent réaliser d'importantes économies de temps et d'argent, ainsi que de ressources humaines. Cela améliore non seulement leur rentabilité, mais contribue également à maintenir des primes abordables pour leurs assurés, préservant ainsi les secteurs de l'assurance et de la santé.
2. Amélioration de la conformité
Les organismes d'assurance maladie sont tenus de respecter des réglementations strictes, notamment la loi HIPAA et les lois sur la protection de la vie privée. Les logiciels de prévention de la fraude répondent à ces exigences grâce à des certifications indépendantes. Par exemple, les certifications ISO 27001 et RGPD de l'UE garantissent la conformité tout en protégeant l'identité des patients et leurs données personnelles.
3. Efficacité opérationnelle
Les logiciels de détection de fraude à l'assurance maladie basés sur l'IA automatisent de nombreux processus d'identification et d'enquête sur les demandes de remboursement frauduleuses. Cela accélère non seulement le traitement des demandes, mais libère également des ressources pour d'autres tâches importantes, tout en garantissant la conformité réglementaire.
4. Confiance accrue des membres
Les assurés comptent sur les compagnies d'assurance pour les protéger contre la fraude. En investissant dans des mesures de prévention de pointe, les assureurs témoignent de leur engagement à préserver leur intégrité financière et le bien-être de leurs assurés. Cela contribue à fidéliser la clientèle sur le long terme.
Points clés à retenir
fraude à l'assurance liée L'accès frauduleux aux soins de santé peut inclure des déclarations exagérées, l'utilisation de fausses pièces d'identité et la corruption pour obtenir un gain financier.
Logiciel unifié de lutte contre le blanchiment d'argent et de connaissance du client sont essentielles pour identifier et atténuer de manière proactive la fraude, réduisant ainsi la complexité de la conformité dans l'ensemble des opérations.
Des outils tels que le temps réel surveillance et le profilage dynamique des risques aide les assureurs à identifier rapidement les personnes à haut risque avant que les fausses déclarations ne se multiplient.
Fraude à l'assurance maladie pilotée par l'IA Les solutions de détection renforcent la sécurité d'identité et préviennent les fraudes sophistiquées telles que les deepfakes et les pièces d'identité falsifiées.
Développer une prévention proactive de la fraude Ce cadre est essentiel pour instaurer la confiance des clients, protéger le secteur des soins de santé et renforcer la confiance des organismes de réglementation.
Intégrer des solutions de détection de la fraude à l'assurance maladie en toute transparence
En intégrant des solutions d'IA, de KYC et de lutte contre le blanchiment d'argent, les entreprises peuvent optimiser leurs systèmes de détection de la fraude à l'assurance maladie et prévenir ainsi la fraude aux demandes de remboursement plus tôt. Les assureurs peuvent réduire la fraude, le gaspillage et les abus, rationaliser leurs opérations et renforcer la confiance de leurs assurés, contribuant ainsi à un système de santé plus sûr et plus efficace. Protégez dès aujourd'hui vos données de remboursement et vos dossiers médicaux avant qu'ils ne soient compromis par des identités et des informations d'identification volées. Pour en savoir plus, Parlez à un membre de l'équipe aujourd'hui.
Questions fréquemment posées
Comment les compagnies d'assurance peuvent-elles identifier la fraude ?
Les entreprises du secteur de l'assurance peuvent identifier et signaler les cas de fraude grâce à des fonctionnalités telles que la surveillance en temps réel, l'évaluation des risques et la vérification des documents. De plus, les contrôles multi-organismes, les sanctions et la consultation des listes de surveillance des registres internationaux permettent de repérer rapidement les activités suspectes.
Quel est le type de fraude à l'assurance maladie/médicale le plus courant ?
Les fraudes à l'assurance maladie les plus courantes consistent à facturer des services non rendus, à gonfler les diagnostics médicaux et à surfacturer les remboursements indus. Ces pratiques font grimper les primes des assurés légitimes, retardent l'accès aux soins et érodent la confiance dans le système de santé.
Comment les logiciels AML et KYC basés sur l'IA luttent-ils contre la fraude à l'assurance dans le secteur de la santé ?
L'intelligence artificielle permet aux assureurs de détecter rapidement et de manière fiable les usurpations d'identité, les deepfakes et les documents falsifiés. Cela permet de détecter et d'enquêter sur toute activité suspecte en amont, avant tout versement d'indemnités, réduisant ainsi les procédures inutiles telles que la supervision humaine. De plus, l'IA simplifie la conformité réglementaire, en passant d'une approche réactive à une prévention proactive des menaces.
Quels sont les avantages de l'utilisation d'un logiciel de détection des fraudes à l'assurance maladie ?
Les logiciels de prévention de la fraude permettent aux assureurs de réduire leurs pertes financières, de simplifier leurs obligations de conformité et d'accélérer le traitement des sinistres légitimes. Ils facilitent l'intégration des assurés authentiques, améliorant ainsi la conversion des clients et la résilience opérationnelle.
ComplyCube propose-t-il des solutions AML/KYC au secteur des assurances ?
Oui. ComplyCube propose des outils KYC et AML primés, adaptés au secteur de l'assurance. Sa solution complète de surveillance, de gestion des cas et de vérification documentaire aide les compagnies d'assurance à accélérer l'intégration des assurés tout en réduisant considérablement les faux positifs.