Kurz gesagt: Betrug stellt eine Bedrohung für das Gesundheitswesen dar und gefährdet die Patientensicherheit sowie die Einhaltung von Vorschriften. Um dieser Herausforderung zu begegnen, Tools zur Aufdeckung von Betrug im Krankenversicherungswesen sind entscheidend. Erfahren Sie, wie fortschrittliche KI-Betrugserkennung bei Gesundheitsabrechnungen und Software zur Betrugsprävention im Gesundheitswesen diese beseitigen kann. Betrug, Verschwendung und Missbrauch (FWA) effektiv in diesem Leitfaden.
Was ist Betrug im Gesundheitswesen?
Krankenversicherungsbetrug ist die illegale Ausnutzung des Gesundheitssystems durch das Einreichen falscher oder überhöhter Arztrechnungen. Dazu gehören beispielsweise die Fälschung von Unterlagen, überhöhte Abrechnungen und betrügerische Krankenversicherungsansprüche unter Verwendung gestohlener Identitäten zum finanziellen Vorteil. Die Auswirkungen von Versicherungsbetrug sind erschreckend; häufige Beispiele sind Bestechung und Identitätsdiebstahl. Zu den häufigsten Betrugsformen, die von Versicherungsnehmern begangen werden, zählen:
- Einreichen von Anträgen auf Medikamente, die nicht geliefert wurden.
- Verfälschung von Kundendaten beim Kauf einer Versicherung.
- Übertreibung oder Fehldiagnose von Gesundheitsproblemen.
- Bestechung von medizinischen Leistungserbringern zur Abgabe einer falschen Abrechnung.
- Falsche Angaben zu Gesundheitsproblemen oder Diagnosen.
- Identitätsdiebstahl durch Verwendung gestohlener Ausweispapiere zum Zugang zu medizinischen Leistungen.
Um die finanziellen Folgen abzumildern, geben Versicherer diese Verluste durch höhere Prämien an die Versicherungsnehmer weiter. Dies führt zu einem Vertrauensverlust in berechtigte Ansprüche und Patienten, die medizinische Versorgung benötigen. Laut der National Health Care Anti-Fraud Association (NHCAA) belaufen sich die finanziellen Verluste durch Betrug im Gesundheitswesen jährlich auf Milliarden von Dollar.
Um dieser Herausforderung zu begegnen, müssen Versicherer wirksame Instrumente zur Aufdeckung von Krankenversicherungsbetrug einsetzen. Diese Instrumente helfen, verdächtige Abrechnungsmuster frühzeitig zu erkennen und so die finanzielle Integrität von Patienten, Gesundheitsdienstleistern und Versicherern zu schützen. Darüber hinaus ermöglichen innovative Lösungen wie die KI-gestützte Betrugserkennung bei Gesundheitsabrechnungen die schnelle und präzise Erkennung gefälschter Ansprüche.
Lösungen zur Aufdeckung von Betrug im Krankenversicherungswesen verstehen
Systeme zur Aufdeckung von Betrug im Krankenversicherungsbereich nutzen KYC- (Know Your Customer) und AML-Richtlinien (Anti-Money Laundering), um die Verwendung gestohlener Zugangsdaten und manipulierter Dokumente zu verhindern, bevor falsche Ansprüche geltend gemacht werden. Durch die Integration von künstlicher Intelligenz (KI) und maschinellem Lernen erkennen diese Lösungen verdächtige Muster mit hohem Risiko in Echtzeit.
Es braucht ein gemeinsame Teamleistung um sich gegen Versicherungsbetrüger zu wehren
Ein robustes KYC- und AML-Programm unterstützt die effektivere Aufdeckung von Betrug im Gesundheitswesen und gewährleistet gleichzeitig die Einhaltung globaler Vorschriften, wie beispielsweise der 6. EU-Geldwäscherichtlinie (AMLD6). Moderne Software zur Betrugsprävention im Gesundheitswesen trägt zudem zur Einhaltung von Datenschutzgesetzen bei. Health Insurance Portability and Accountability Act von 1996 (HIPAA).

Laut dem Nationalen Versicherungskriminalitätsbüro (NICB) ist ein gemeinsames Vorgehen im Kampf gegen Versicherungsbetrug unerlässlich. Durch die Bündelung der Ressourcen und des Fachwissens von Versicherern und Strafverfolgungsbehörden lassen sich Betrugsfälle aufdecken, verhindern und unterbinden.
KI-gestützte Betrugsprävention mit AML und KYC bei Gesundheitsansprüchen
Versicherer investieren mindestens 200 Millionen Pfund pro Jahr Um Betrug zu verhindern. Es ist kein Geheimnis, dass Versicherungsbetrug ein schweres Verbrechen darstellt. Moderne Regulierungssoftware nutzt daher ausgefeilte Betrugserkennungsmodelle, die auf KI und ML basieren.
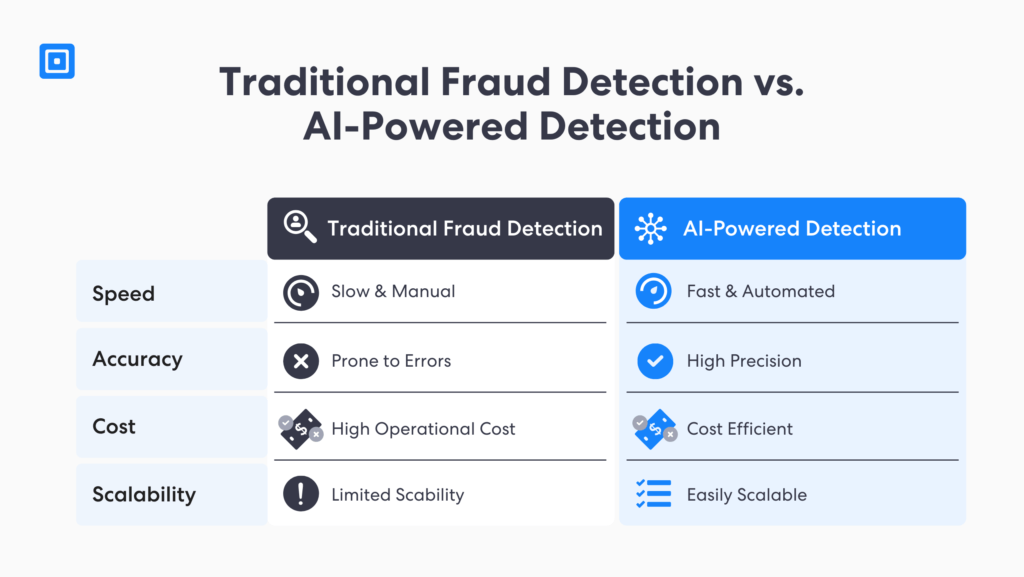
Diese Software kann große Datenmengen analysieren, um Anomalien und Muster zu erkennen, die dem menschlichen Auge entgangen sind. Berichten zufolge wird der KI-Markt im Bereich Regtech voraussichtlich ein bestimmtes Volumen erreichen. $3,3 Milliarden Bis 2026 wird ein jährliches Wachstum von 36,11 % (2021–2026) erwartet. Durch den Einsatz von KI zur Betrugserkennung bei Gesundheitsansprüchen können Versicherer somit Folgendes erreichen:
- Betrügerisches Verhalten schneller erkennen: KI-gestützte KYC-Software nutzt fortschrittliche Datenanalyse und Anomalieerkennung, um Tausende von Dokumenten und biometrischen Daten in Echtzeit zu durchsuchen. Dadurch können Versicherer gestohlene Zugangsdaten, die zu Betrugsfällen führen könnten, sperren, bevor medizinische Daten verfälscht werden.
- Genauigkeit der Betrugserkennung verbessern: Im Gegensatz zu herkömmlichen Betrugspräventionsverfahren im KYC-Bereich von Versicherungen bieten KI-gestützte Lösungen eine deutlich höhere Genauigkeit in bisher unerreichtem Tempo. Dies reduziert Fehlalarme und den Bedarf an menschlicher Arbeitskraft und führt langfristig zu erheblichen Kosteneinsparungen.
- Verbesserung der prädiktiven Analytik: AML-Screening Die Risikobewertung kann verbessert werden, indem neue Daten, wie beispielsweise biometrische Daten, mit Sanktionslisten, Beobachtungslisten und negativer Medienberichterstattung abgeglichen werden. Hochrisikounternehmen, die aufgrund von Risikofaktoren gekennzeichnet wurden, können im Rahmen einer automatisierten erweiterten Sorgfaltsprüfung (Enhanced Due Diligence, EDD) weitergehenden Untersuchungen unterzogen werden.
- Automatisieren Sie manuelle Prozesse: Versicherer können die Registrierung neuer Versicherungsnehmer durch Echtzeiterkennung optimieren und so die manuelle Identitätsprüfung ablösen. Unternehmen der Versicherungsbranche können die Einhaltung der HIPAA-Vorgaben gewährleisten und Betrugsmaschen bekämpfen, bevor Patientendaten gefährdet werden.
KI-gesteuert Lösungen zur Betrugserkennung Steigern Sie die Effizienz Ihrer Compliance-Teams durch deutlich beschleunigte und fehlerfreie Verifizierung und reduzieren Sie Betrug, Verschwendung und Missbrauch in Versicherungsunternehmen. Diese innovative Lösung ermöglicht präzises Vorgehen gegen Identitätsdiebstahl im Gesundheitswesen. Erfahren Sie hier mehr: Generative KI: Betrugs- und Identitätsüberprüfung.
Fallstudie: Festigung der Marktführerposition im Versicherungssektor
Hayah ist ein führendes Versicherungsunternehmen mit Sitz in den VAE, das weltweit Kranken- und Lebensversicherungslösungen anbietet. Das Unternehmen benötigte eine Software, die die Einhaltung der Compliance-Vorgaben in den VAE vereinfachen und die Einhaltung der Gesetze zur Betrugsprävention und Geldwäschebekämpfung gewährleisten konnte, während gleichzeitig das Geschäftswachstum gefördert wurde.
KI-gestützte Automatisierungslösung
Das Unternehmen ging eine Partnerschaft mit ComplyCube ein, um seine globalen Geschäftstätigkeiten auszuweiten und gleichzeitig ein sicheres Onboarding von Versicherungsnehmern zu gewährleisten. ComplyCube bietet umfassende Due-Diligence-Tools, die Kunden anhand weltweiter Daten in über 250 Ländern überprüfen und so eine hohe Einhaltung regulatorischer Vorgaben sicherstellen.
Ergebnisse
Hayah konnte ein schnelleres und präziseres Onboarding seiner Versicherungsnehmer erreichen, wodurch die Zahl der Fehlalarme deutlich gesenkt und die Konversionsrate erhöht wurde.
Dem Unternehmen gelang es, einen reibungslosen KYC-Prozess für Versicherungsnehmer aufzubauen und gleichzeitig sowohl lokale als auch globale KYC/AML-Vorschriften zu erfüllen.
Die KI-gestützte Regulierungstechnologie von ComplyCube gab dem Compliance-Team von Hayah die Sicherheit, Kunden sicher zu verifizieren und so Vertrauen in großem Umfang aufzubauen.
Priorisierung von Funktionen zur Verhinderung von Versicherungsbetrug
Ergänzend zu KI-gestützten Betrugspräventionstools ist eine einheitliche KYC- und AML-Software unerlässlich. Versicherer können so Betrugsfälle in ihren gesamten Geschäftsabläufen proaktiv überwachen und melden. Darüber hinaus hilft eine umfassende KYC- und AML-Plattform Versicherungsunternehmen, die Komplexität der Compliance zu reduzieren und ihre Gewinne effektiver zu schützen. Im Folgenden sind die wichtigsten Funktionen dieser Plattformen aufgeführt:
- Echtzeitüberwachung und Warnmeldungen: Führen Sie die Dokumenten- und Biometrieprüfung durch und erhalten Sie Sofortbenachrichtigungen Bei Hochrisikounternehmen, die mit betrügerischen Aktivitäten in Verbindung stehen, können Versicherer davon ausgehen, Bedrohungen abzuwenden, bevor es zu Auszahlungen kommt.
- Risikoprofilierung: Entwicklung einer dynamischen Risikobewertung unter Verwendung von Daten aus Verhaltensbiometrie, Geräteinformationen und Sanktionsabgleichen zur Beurteilung der Betrugswahrscheinlichkeit anhand verdächtiger Muster, einschließlich früheren Gerätemissbrauchs und versteckter IP-Adressen.
- Überprüfung durch mehrere Auskunfteien: Nahtloser Abgleich von Kundendaten mit globalen Betrugsregistern, vertrauenswürdigen Datenbanken von Regierungsbehörden und Beobachtungslisten zur Aufdeckung von Betrugsmaschen, bei denen medizinische Abrechnungen für unrechtmäßige Zahlungsauszahlungen missbraucht werden.
- Strenge Dokumentenprüfungen: Nutzen Sie die Dokumentenverifizierung mittels Natural Language Processing (NLP), um IDs und Datensätze auf synthetische Identitäten, Manipulationen und Deepfakes zu überprüfen.
Mit diesen fortschrittlichen Funktionen können Versicherungsunternehmen eine einheitliche, datengestützte Verteidigung entwickeln. Versicherer können mit höherem Vertrauen der Versicherungsnehmer, verbesserter Compliance und gesteigerter operativer Resilienz rechnen. Unternehmen können so langfristig wachsen und Betrug, Verschwendung und Missbrauch reduzieren. Weitere Informationen finden Sie hier: AML-Leitlinien für Versicherungsunternehmen.
Die Bedeutung der Betrugserkennung im Gesundheitswesen
Die Beherrschung der Betrugsprävention im Bereich der Krankenversicherung bietet zahlreiche Vorteile. Mit zuverlässigen Lösungen zur Bekämpfung von Geldwäsche und zur Identifizierung von Kunden (KYC) können Versicherer ein hohes Maß an Vertrauen in die Patientenversorgung demonstrieren. Die Früherkennung hilft, verdächtige Muster zu identifizieren, bevor sie zu großflächigen Verlusten führen.
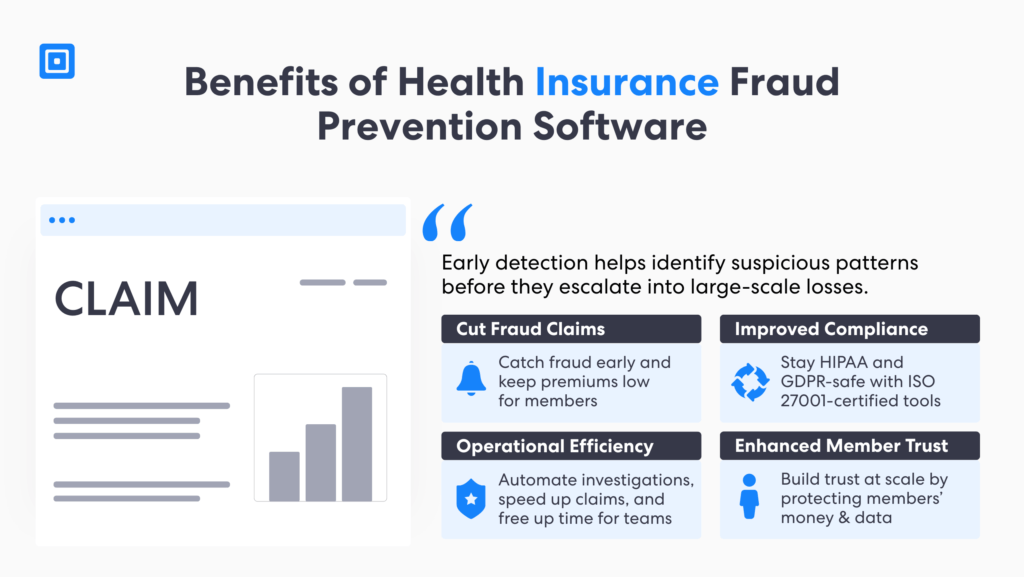
Darüber hinaus fördert eine effektive Betrugserkennung im Gesundheitswesen die Transparenz in Gesundheitsnetzwerken. Durch die Kombination KI-gestützter Analysen mit robusten KYC- und AML-Rahmenwerken können Versicherer und Gesundheitsdienstleister neue Betrugsmuster erkennen, Untersuchungen beschleunigen und die Integrität von Patientendaten schützen. Letztendlich stärkt die proaktive Betrugserkennung die Nachhaltigkeit des Gesundheitssystems, indem sie Fairness, Verantwortlichkeit und operative Effizienz gewährleistet.
1. Weniger Betrugsfälle
Durch die frühzeitige Erkennung und Verhinderung betrügerischer Ansprüche können Versicherer erhebliche Kosten und Personalressourcen einsparen. Dies verbessert nicht nur das Geschäftsergebnis, sondern trägt auch dazu bei, die Prämien für die Versicherten erschwinglich zu halten und schützt somit sowohl den Versicherungs- als auch den Gesundheitssektor.
2. Verbesserte Einhaltung
Krankenversicherer sind verpflichtet, strenge Vorschriften, darunter HIPAA und Datenschutzgesetze, einzuhalten. Betrugspräventionssoftware unterstützt diese Anforderungen durch unabhängige Zertifizierungen. Beispielsweise ermöglichen Zertifizierungen nach ISO 27001 und der EU-DSGVO die Einhaltung der Vorschriften und schützen gleichzeitig die Identität und die personenbezogenen Daten der Patienten.
3. Betriebseffizienz
KI-gestützte Software zur Aufdeckung von Krankenversicherungsbetrug automatisiert viele Prozesse bei der Identifizierung und Untersuchung betrügerischer Leistungsanträge. Dies beschleunigt nicht nur die Bearbeitung von Leistungsanträgen, sondern setzt auch Ressourcen für andere wichtige Aufgaben frei und gewährleistet gleichzeitig die Einhaltung aller Vorschriften.
4. Erhöhtes Vertrauen der Mitglieder
Mitglieder verlassen sich darauf, dass Versicherungsunternehmen sie vor Betrug schützen. Durch Investitionen in fortschrittliche Betrugspräventionsmaßnahmen demonstrieren Versicherer ihr Engagement für den Schutz ihrer finanziellen Integrität und das Wohlergehen ihrer Mitglieder. Dies trägt langfristig zur Kundenzufriedenheit und -loyalität bei.
Die wichtigsten Erkenntnisse
Versicherungsbetrug im Zusammenhang Im Gesundheitswesen können übertriebene Behauptungen, die Verwendung gefälschter Ausweise und Bestechung zur Erzielung finanzieller Vorteile dazugehören.
Einheitliche AML- und KYC-Software sind unerlässlich, um Betrug proaktiv zu erkennen und zu mindern sowie die Komplexität der Compliance im gesamten Geschäftsbetrieb zu reduzieren.
Tools wie Echtzeit Überwachung Die dynamische Risikoprofilierung unterstützt Versicherer bei der frühzeitigen Identifizierung von Hochrisikopersonen, bevor es zu einer Eskalation von Betrugsfällen kommt.
KI-gestützter Krankenversicherungsbetrug Erkennungslösungen stärken die Identitätssicherheit und verhindern ausgeklügelte Betrugsmaschen wie Deepfakes und manipulierte Ausweise.
Entwicklung einer proaktiven Betrugsprävention Ein geeigneter Rahmen ist entscheidend, um Kundenvertrauen aufzubauen, den Gesundheitssektor zu schützen und das Vertrauen der Aufsichtsbehörden zu stärken.
Nahtlose Implementierung von Lösungen zur Betrugserkennung im Krankenversicherungswesen
Durch die Integration von KI-, KYC- und AML-Plattformlösungen können Unternehmen ihre Systeme zur Betrugserkennung im Krankenversicherungsbereich deutlich verbessern und so Betrug bei Leistungsansprüchen frühzeitig verhindern. Versicherer können Betrug, Verschwendung und Missbrauch reduzieren, Abläufe optimieren und das Vertrauen ihrer Mitglieder stärken – für ein sichereres und effizienteres Gesundheitssystem. Schützen Sie Leistungsdaten und Patientenakten, bevor sie durch gestohlene Ausweise und Zugangsdaten gefährdet werden. Weitere Informationen finden Sie hier:, Sprechen Sie mit einem Mitglied des heutigen Teams.
Häufig gestellte Fragen
Wie können Versicherungsunternehmen Betrugsfälle erkennen?
Unternehmen der Versicherungsbranche können Betrugsfälle mithilfe von Funktionen wie Echtzeitüberwachung, Risikoprofilierung und Dokumentenprüfung erkennen und eskalieren. Darüber hinaus ermöglichen Abfragen mehrerer Auskunfteien, Sanktionsprüfungen und der Abgleich mit Watchlists globaler Register die frühzeitige Erkennung verdächtiger Aktivitäten.
Welche Art von Krankenversicherungsbetrug ist am häufigsten?
Zu den häufigsten Formen des Betrugs im Gesundheitswesen zählen die Abrechnung nicht erbrachter Leistungen, die Fälschung von Diagnosen und die Manipulation von Abrechnungscodes für unberechtigte Auszahlungen. Diese Praktiken treiben die Prämien für rechtmäßige Versicherungsnehmer in die Höhe, verzögern die notwendige Versorgung und untergraben das Vertrauen in das Gesundheitssystem.
Wie bekämpft KI-gestützte AML- und KYC-Software Versicherungsbetrug im Gesundheitswesen?
Künstliche Intelligenz ermöglicht es Versicherern, Identitätsdiebstahl, Deepfakes und manipulierte Dokumente schnell und zuverlässig zu erkennen. Dadurch können verdächtige Aktivitäten frühzeitig erkannt und untersucht werden, bevor es zu Auszahlungen kommt. Dies reduziert unnötige Verfahren wie die manuelle Überprüfung. Darüber hinaus optimiert KI die Einhaltung regulatorischer Vorgaben und verlagert den Fokus von reaktiver zu proaktiver Bedrohungsabwehr.
Welche Vorteile bietet der Einsatz von Software zur Aufdeckung von Betrug im Krankenversicherungsbereich?
Software zur Betrugsprävention ermöglicht Versicherern, finanzielle Verluste zu reduzieren, Compliance-Anforderungen zu vereinfachen und die Bearbeitung legitimer Schadensfälle zu beschleunigen. Sie unterstützt die reibungslose Aufnahme echter Versicherungsnehmer und verbessert so die Kundenbindung und die operative Stabilität.
Bietet ComplyCube AML/KYC-Lösungen für die Versicherungsbranche an?
Ja. ComplyCube bietet preisgekrönte KYC- und AML-Tools, die speziell auf die Versicherungsbranche zugeschnitten sind. Die Lösung für kontinuierliches Monitoring, Fallmanagement und vollständige Dokumentenprüfung unterstützt Versicherungsunternehmen dabei, die Aufnahme neuer Versicherungsnehmer zu beschleunigen und gleichzeitig Fehlalarme deutlich zu reduzieren.